Article du Prof Fabian Demeure – cardiologue et lipidologue – CHU UCL Namur, site Godinne
De la prévention aux traitements, les clés pour garder des artères en bonne santé
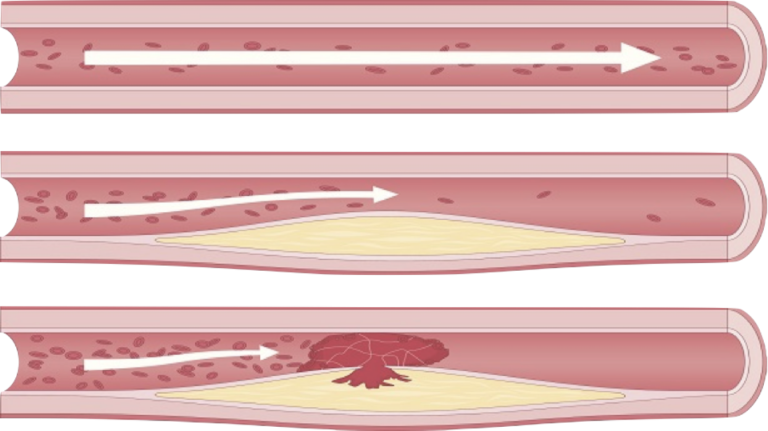
On parle souvent du cholestérol comme d’un poison, mais la réalité est plus nuancée. Le cholestérol est une substance indispensable au bon fonctionnement de l’organisme : chaque cellule produit son propre cholestérol pour fonctionner correctement. Celui-ci sert ensuite de matière première à la fabrication d’hormones, de vitamine D et d’acides biliaires. En revanche, lorsque le cholestérol s’accumule dans le sang, il pénètre dans la paroi des artères, où il favorise la formation de plaques d’athérome, principales responsables des maladies cardiovasculaires.
Bon et mauvais cholestérol : comprendre l’équilibre
Le cholestérol circule dans le sang grâce à de petites particules appelées lipoprotéines. Deux d’entre elles jouent un rôle clé dans notre santé cardiovasculaire : le LDL et le HDL.
Le LDL (Low Density Lipoprotein) transporte le cholestérol vers les tissus et certains organes qui en ont besoin pour fabriquer des hormones ou d’autres molécules essentielles. En excès, ces particules s’accumulent dans le sang et peuvent s’infiltrer dans la paroi des artères. Le foie joue un rôle central en éliminant le LDL grâce à ses récepteurs spécifiques : lorsque ce mécanisme est saturé ou insuffisant, le cholestérol s’élève.
Le HDL (High Density Lipoprotein) participe au transport “retour” du cholestérol vers le foie, où il pourra être éliminé. L’équilibre entre ces deux systèmes de transport — l’un d’apport, l’autre d’élimination — influence directement le risque de maladie cardiovasculaire.
Comment savoir si vous êtes à risque ?
Le cholestérol se mesure facilement par une simple prise de sang. Il n’est généralement pas nécessaire d’être à jeun, sauf dans certaines situations particulières, par exemple si les triglycérides sont très élevés.
À partir de 40 ans, le médecin peut estimer le risque cardiovasculaire global à l’aide du modèle SCORE2 (ou du SCORE2-OP pour les plus de 70 ans). Ce calcul prend en compte l’âge, le sexe, la tension artérielle, le tabac et le taux de cholestérol pour estimer la probabilité, sur dix ans, de présenter un infarctus, un accident vasculaire cérébral (AVC) ou d’en décéder.
Ce type d’évaluation ne s’applique toutefois pas aux personnes présentant un taux de LDL-cholestérol très élevé (au-delà de 190 mg/dL), car un tel niveau reflète souvent une cause génétique et s’accompagne d’un risque cardiovasculaire important dès le plus jeune âge.
Certains examens d’imagerie permettent de visualiser directement l’état des artères. Une échographie peut, par exemple, montrer la présence de dépôts précoces sur les artères du cou ou des jambes. Un scanner du cœur peut quant à lui détecter des calcifications sur les artères coronaires, signes d’un début de maladie des artères du cœur, même avant l’apparition de symptômes.
Agir au quotidien pour garder des artères en bonne santé
Avant toute chose, le mode de vie est la première ligne de défense contre l’excès de cholestérol :
- Adoptez une alimentation équilibrée : limitez les graisses saturées (viandes grasses, charcuteries, beurre), privilégiez les fibres, les fruits, les légumes, les poissons et les noix.
- Bougez régulièrement : 30 minutes d’activité physique quotidienne, comme la marche rapide, le vélo, le jardinage, le ménage ou même monter les escaliers, aident à faire baisser le taux de graisses et de cholestérol dans le sang, à mieux réguler le sucre et à réduire la tension artérielle.
- Surveillez votre poids et votre tour de taille.
- Arrêtez le tabac : il irrite et enflamme la paroi des artères, favorisant ainsi l’infiltration du cholestérol et la formation de plaques.
Ces mesures peuvent réduire le cholestérol LDL de 10 à 15 %, mais surtout, elles multiplient les bénéfices sur la tension, le poids, la glycémie et le bien-être général.
Lorsque ces mesures ne suffisent pas, des traitements efficaces existent pour aider à atteindre les valeurs cibles et réduire durablement le risque cardiovasculaire.
Quand un traitement devient nécessaire
Malgré une bonne hygiène de vie, certains patients conservent un taux de LDL-cholestérol supérieur à la valeur recommandée pour leur niveau de risque cardiovasculaire. C’est particulièrement le cas :
- des personnes ayant déjà eu un infarctus, un AVC ou une autre maladie des artères, par exemple après une intervention pour déboucher une artère ;
- des patients atteints de diabète ou de maladie rénale, qui augmentent le risque de maladie cardiovasculaire;
- de ceux présentant une hypercholestérolémie familiale d’origine génétique ;
- ou encore des patients classés à haut ou très haut risque cardiovasculaire selon leur profil global.
Le traitement médicamenteux devient alors nécessaire.
Les traitements disponibles
Les statines restent le socle du traitement : à dose élevée, elles permettent en moyenne de faire baisser le LDL-cholestérol de 50 à 60 %.
L’ézétimibe, souvent associé à une statine, ajoute une diminution d’environ 20 % supplémentaire.
L’acide bempédoïque, pris par voie orale, agit uniquement sur le foie sans effet musculaire. Il est souvent utilisé lorsque les statines ne sont pas bien tolérées, ou en complément pour renforcer la baisse du cholestérol.
Les traitements ciblant le PCSK9 regroupent plusieurs médicaments injectables :
- les anticorps monoclonaux (alirocumab, évolocumab), administrés toutes les deux à quatre semaines ;
- l’inclisiran, un traitement plus récent, est administré deux fois par an. Il agit au niveau du foie pour bloquer la production de PCSK9 et ainsi favoriser la baisse du cholestérol LDL.
Ces médicaments permettent une réduction du LDL-cholestérol de 50 à 60 % en moyenne.
Grâce à ces différentes options, le traitement peut aujourd’hui être personnalisé selon le profil et la tolérance de chaque patient, afin d’atteindre plus rapidement les objectifs recommandés.
Des traitements sûrs et efficaces
Les effets secondaires graves sont très rares et souvent surestimés par peur ou par rumeur. Les statines sont aujourd’hui parmi les médicaments les mieux étudiés et les plus sûrs de la médecine moderne. Le traitement réduit le risque de maladie cardiovasculaire tant que le cholestérol reste bas. Si on l’arrête, le taux de cholestérol augmente à nouveau et le risque futur remonte progressivement, sans effacer pour autant le bénéfice déjà acquis.
Et la lipoprotéine(a) ? Ce facteur encore trop méconnu
La Lp(a) est un type particulier de LDL-cholestérol dont le taux dépend principalement de nos gènes. Un niveau élevé, présent chez environ une personne sur cinq, augmente le risque d’infarctus, d’AVC et de sténose aortique (rétrécissement de la valve du cœur). Elle ne varie presque pas au cours de la vie : un dosage unique suffit pour savoir si l’on est concerné. Si la Lp(a) est élevée, le médecin renforcera la surveillance et visera des cibles de LDL encore plus basses. Des traitements spécifiques sont actuellement en développement et pourraient, dans les prochaines années, changer la donne.
En résumé : cinq messages à retenir
- Le cholestérol est vital, mais son accumulation abîme les artères silencieusement.
- Le “mauvais cholestérol” LDL est la principale cible à contrôler.
- Un dépistage précoce, dès 40 ans (ou plus tôt en cas d’antécédents familiaux), permet d’agir avant les complications.
- L’hygiène de vie reste le socle de la prévention, mais les médicaments sauvent des vies quand ils sont nécessaires.
- De nouvelles thérapies injectables et orales permettent aujourd’hui d’adapter le traitement à chaque profil de risque.
Le cholestérol n’est pas un ennemi, mais un partenaire qu’il faut savoir apprivoiser. Parce qu’il agit en silence, mieux vaut le dépister tôt que le regretter tard. Surveiller son cholestérol, c’est investir dans la santé de son cœur pour les années à venir. Mieux connaître son cholestérol, c’est mieux protéger son cœur.